Biomedizin und Biologika sind seit Jahrzehnten ein fester Bestandteil unseres Lebens. Ihre ständige Weiterentwicklung führt dazu, dass Biologika die Medizin revolutionieren. Im Jahr 2024 lag ihr Anteil an Neuzulassungen in der EU bereits bei 64 Prozent – und dieser Trend beschleunigt sich weiter.
Neue biologische Therapien haben die Krebsbehandlung stark verändert und geben vielen Menschen Hoffnung, für deren Krankheiten es bisher keine wirksamen Behandlungsmöglichkeiten gab. Die Fortschritte sind überzeugend: Nehmen wir zum Beispiel Brustkrebs: Die durchschnittliche Fünf-Jahres-Überlebensrate liegt für Frauen bei rund 90 Prozent, im Vergleich zu 75 Prozent, die Mitte der 70er-Jahre diagnostiziert wurden. Die durchschnittliche Zehn-Jahres-Überlebensrate liegt dank Prävention und neuer biologischer Therapien bei 83 Prozent.
Was sind Biologika?
Biologika – dazu gehören Antikörper, Proteine oder Enzyme – sind große Moleküle, oft 200- bis 1.000-mal so groß wie „klassische“ kleine Moleküle in chemisch hergestellten Medikamenten. Sie treten in der Natur auf oder werden mit wissenschaftlichen Methoden entwickelt. Hergestellt werden können sie nur aus lebenden Zellen und zwar in einem Fermentationsprozess, der dem Brauen von Bier ähnelt. Sie werden größtenteils in Impfstoffen und zur Herstellung von Insulin eingesetzt und verbessern seit den 90er-Jahren das Leben von Menschen mit Diabetes erheblich. Auch bei Menschen mit seltenen genetischen Erkrankungen kommen Biologika zum Einsatz. Dank einer Anfang der 80er-Jahre entwickelten wegweisenden Enzymersatztherapie eines Vorgängerunternehmens von Sanofi.
Dabei wird für Insulin und Substitutionsbehandlungen bei seltenen Krankheiten der Mangel an Proteinen ausgeglichen, indem eine Replik erstellt wird, die mit dem menschlichen Protein nahezu identisch ist.
Neue Biologika-Therapien haben zudem nicht nur die Krebsbehandlung vorangetrieben, sondern gewinnen auch als fortschrittliche Behandlungen für andere schwere Krankheiten wie Morbus Crohn, Colitis ulcerosa, rheumatoide Arthritis (RA) und andere Autoimmunerkrankungen zunehmend an Bedeutung. Biologika machen heute mehr als Zweidrittel aller Arzneimittel des Unternehmens Sanofi aus.
Warum ist industrielle Kompetenz entscheidend?
Alle Bemühungen und Fortschritte der Forschung wären vergeblich, wenn das Medikament aufgrund von Schwierigkeiten bei der Herstellung nicht verfügbar wäre. Die Herstellung von Biologika ist ein komplexer Prozess. Bereits geringe Veränderungen der Bedingungen beim Zellwachstum können zu Unterschieden im Endprodukt führen, die sich auf die Produktsicherheit und Wirksamkeit auswirken. Daher sind ein fundiertes Fachwissen und das tiefgreifende Verständnis für Biologie und Biotechnik, Gerätedesign, Zellgenetik und Zellkulturtechnologie der Schlüssel für ein erfolgreiches Design und die Herstellung von Biologika.
Für Biologika gilt: „Der Prozess bestimmt das Produkt“, denn der Prozess, der von Anfang an mit einer Zelllinie (eine einzelne Zelle – Mensch, Tier oder Pflanze –, die im Labor kontinuierlich wächst und in der Forschung eingesetzt wird) definiert wird, wird während des gesamten Produktionszyklus beibehalten. Die Vermehrung von Zellen – den lebenden Organismen, die die Antikörper produzieren – kann durch geringste Schwankungen wie Veränderungen der Außentemperatur, des Salzgehaltes oder der pH-Konzentration beeinflusst werden. Die Umgebung muss konstant sein, und das Profil wird ständig überwacht. Mithilfe modernster digitaler Techniken kontrollieren wir alle Phasen der Herstellung, um Abweichungen vorherzusagen oder zu vermeiden und so die Leistung und Qualität biologischer Arzneimittel zu verbessern.
Wie forschen wir am BioCampus in Frankfurt?
Auf unserem BioCampus in Frankfurt laufen zahlreiche verschiedene Aspekte der Erforschung, Entwicklung und Herstellung von Biologika zusammen. Denn viele Schritte sind notwendig, bis ein neues Medikament für Patient*innen zur Verfügung steht. Dabei spiegelt sich auch in der gesamten Wertschöpfungskette, von der Forschung bis hin zur Fertigung wider, dass Biologika komplex sind.
Roboteranlagen und digitale Tools am BioCampus machen es möglich, bis zu 10.000 aussichtsreiche Kandidaten parallel zu testen. Dadurch erhöhen sich die Erfolgschancen, einen geeigneten Wirkstoff zu finden. Außerdem hilft unseren Forschenden Künstliche Intelligenz, um aus großen Datensätzen zu lernen. Damit zukünftig noch besser und schneller neue Wirkstoffe für Patient*innen bereit gestellt werden.
Auch der Entwicklungs- und Herstellungsprozess für diese Medikamente benötigt eine breite Fachkenntnis und die passende Infrastruktur. Am BioCampus in Frankfurt kann Sanofi innerhalb einer Anlage sowohl Biologika für die klinische Entwicklung als auch nach der Zulassung für den Markt produzieren – ein einzigartiger Standortvorteil.
Auf der Suche nach neuen Wirkstoffen
Die Entwicklung neuer Medikamente – gerade Biologika, die im Fokus auf dem BioCampus stehen – beginnt häufig am Computer. Bei jedem Schritt der Arzneimittelentstehung spielt Digitalisierung eine immer größere Rolle. Design von Wirkstoffen, Auswertung von anonymisierten Patient*innen-, Labor- und Studiendaten oder Simulationen von Molekülen: Computer haben die Forschung und Entwicklung signifikant verändert. Auch im weiteren Verlauf der Herstellung nehmen sie am BioCampus immer prominentere Positionen ein: digitale Daten helfen bei der Produktionsoptimierung und Roboter unterstützen bei der Fertigung.
Welche Arten von Biologika gibt es?
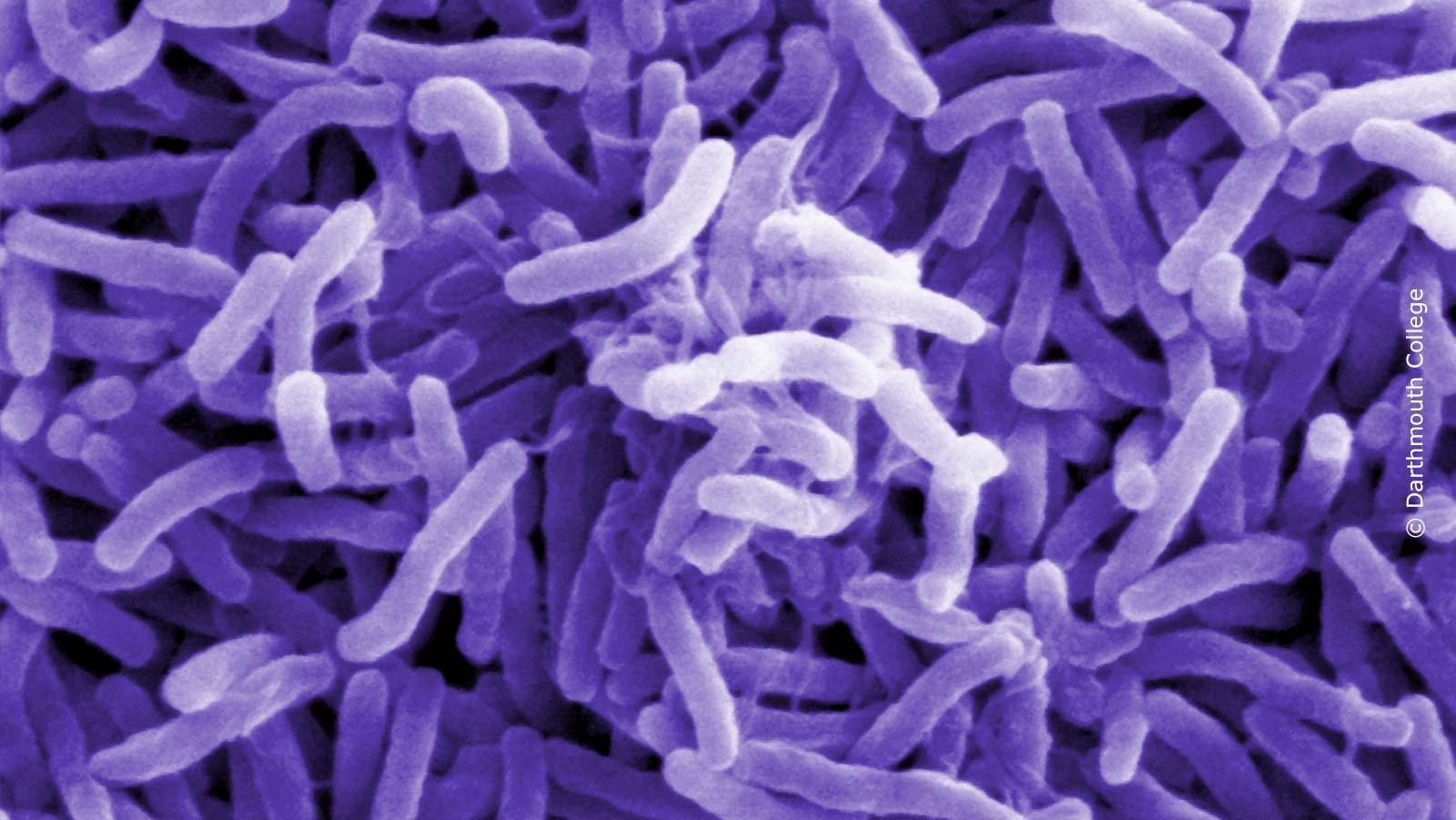
Bakterien
Auch bei den Bakterien gibt es einen Spitzenreiter in Fragen der Biotechnologie: gentechnisch veränderte Escherichia coli-Bakterien. Dieses Bakterium ist sozusagen eines der Haustiere der Molekularbiologen – gut erforscht, arbeitsam, robust. Bakterien sind deshalb für die Gentechnik so interessant, weil ein Teil ihrer Erbinformation nicht in Chromosomen vorliegt, sondern außerhalb in Form von Ringen, den sogenannten Plasmiden. Diese Plasmide können von Bakterium zu Bakterium übertragen werden. Mithilfe von Enzymen können nun die Plasmide verändert und bestimmte Erbinformationen in das Bakterium eingeschleust werden. Vermehrt es sich dann, wird auch die neu eingefügte DNA vervielfältigt, das Gen wird „kloniert“ und das Bakterium kann entsprechend der zusätzlichen Erbinformation beispielsweise humane Proteine herstellen.
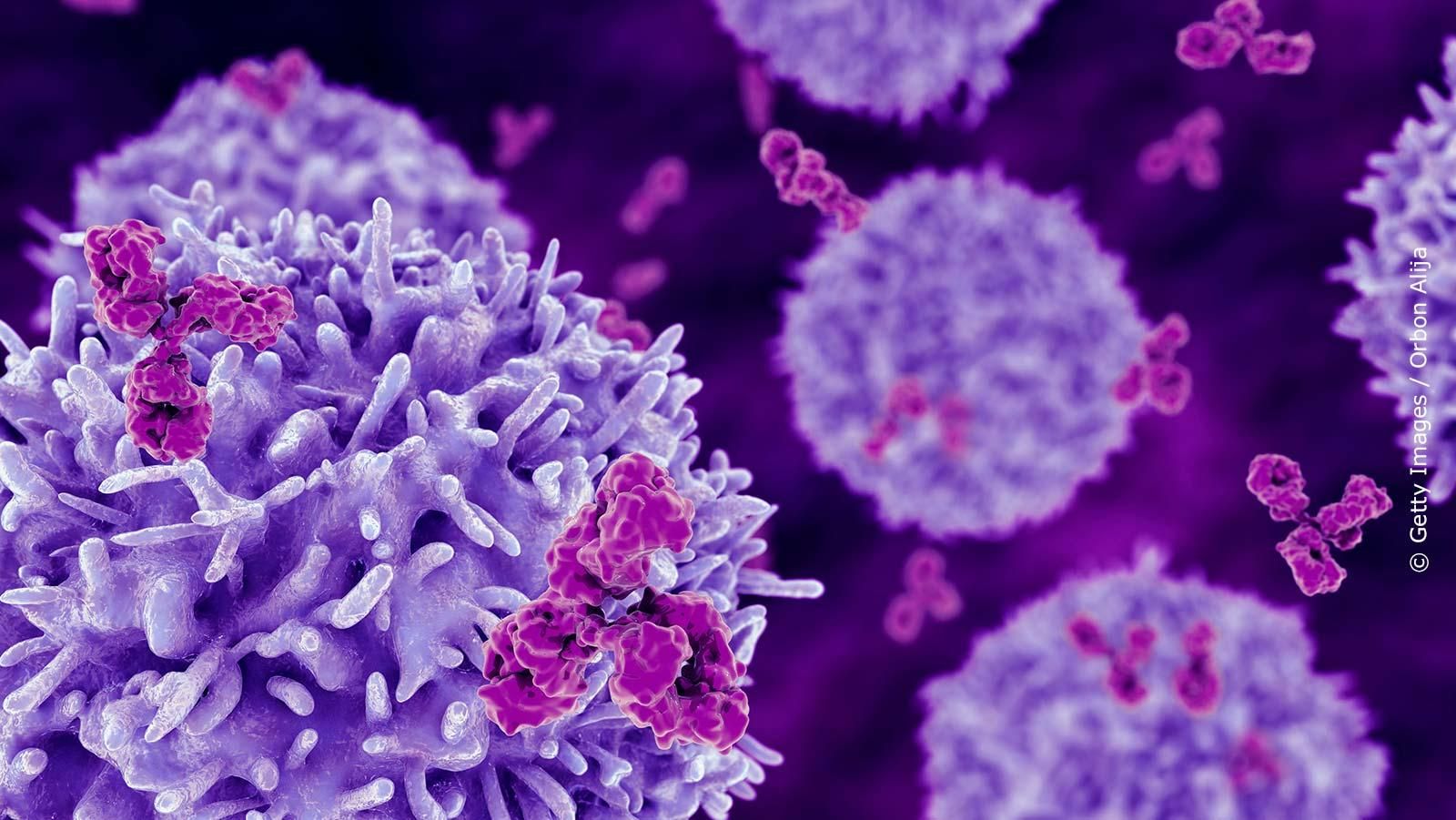
Zellen
Nun zu den Zellen – hier werden vorwiegend Säugetierzellen verwendet. Aber warum eigentlich? Der Hintergrund: Viele humane Proteine sind glykosyliert, was bedeutet, dass zusätzlich Zuckerketten angehängt sind. Zu dieser Glykosylierung sind aber gentechnisch modifizierte Bakterien nicht in der Lage. Gentechnisch veränderte Hefen können das zwar, aber die Glykosylierungsmuster der Proteine sind nicht mit denen von Säugerzellen identisch. Deshalb also Säugetierzellen. Diese sind allerdings wesentlich empfindlicher als Bakterien oder Hefen – der Produktionsprozess ist deutlich aufwendiger und teurer, die Zellen wachsen langsam und liefern im Vergleich zu Mikroorganismen nur geringe Ausbeuten.
Die weltweit am meisten verwendete Zelllinie sind die sogenannten CHO-Zellen. Diese Abkürzung steht für Chinese Hamster Ovary, also für Zellen aus den Eierstöcken des Chinesischen Zwerghamsters. Nicht zuletzt gibt es auch gentechnisch veränderte Tiere, die Biologics herstellen. So wird aus der Milch transgener Ziegen ein gerinnungshemmendes Medikament und aus der Milch transgener Kaninchen ein Medikament gegen das Hereditäre Angioödem (HAE), einer schwerwiegenden seltenen Erbkrankheit, hergestellt. Erkrankungen, die unter anderem durch mithilfe der Gentechnik hergestellte Medikamente behandelt werden, sind vor allem: Diabetes, Multiple Sklerose, Rheuma, verschiedene Autoimmunkrankheiten, Osteoporose, Leukämie und andere Krebserkrankungen, angeborene Stoffwechsel- und Gerinnungsstörungen. Auch verschiedene Impfstoffe werden mithilfe gentechnisch veränderter Zellen hergestellt. Dazu gehören Impfstoffe gegen Hepatitis B, Gebärmutterhalskrebs, Tetanus, Diphtherie, Hirnhautentzündungen, Cholera und Grippe.

Antikörper
Antikörper, auch Immunglobuline genannt, sind Eiweißstoffe. Unser Körper produziert etwa 100 Millionen unterschiedliche Typen davon. Aufgebaut aus vier Proteinketten mit insgesamt über 20.000 Atomen, sind sie eine mächtige Waffe, die der Körper gegen Krankheitserreger zu bieten hat. Antikörper erkennen körperfremde und gegebenenfalls auch geschädigte körpereigene Strukturen als sogenannte Antigene, an denen sie sich festheften und sie so markieren. Andere Bestandteile der Immunabwehr können diese markierten Strukturen dann abbauen.
Dabei wirken monoklonale Antikörper unterschiedlich: So können sie zum Beispiel Tumorzellen markieren und für das körpereigene Immunsystem sichtbar machen. Oder sie fangen bestimmte Signalmoleküle ein, die für das Fortschreiten einer Erkrankung eine Rolle spielen. Werden diese Signalmoleküle von den Antikörpern „festgehalten“, lässt sich das Fortschreiten der Krankheit stoppen oder zumindest verlangsamen. Aktuelle Forschungs- und Entwicklungsarbeiten untersuchen zudem weitere Möglichkeiten, wie Antikörper zu therapeutischen Zwecken angewendet werden können. Die Bedeutung monoklonaler Antikörper für die Therapie zahlreicher Krankheiten steigt stetig an. In den Entwicklungspipelines der Pharmazeutischen Unternehmen sind mehrere Hundert monoklonale Antikörper. Ursprünglich vor allem in der Transplantationsmedizin und bei der Behandlung von Krebserkrankungen eingesetzt, gehören heutzutage Multiple Sklerose, rheumatoide Arthritis, allergisches Asthma oder atopische Dermatitis zu den Erkrankungen, die man mithilfe von Antikörpern behandelt. Dabei werden zunehmend auch multi-spezifische Antikörper entwickelt, die gleichzeitig an mehrere an einer Erkrankung beteiligte Angriffspunkte im Körper binden können. Diese multi-spezifischen Antikörper vereinen also die wichtigsten Eigenschaften mehrerer verschiedener Antikörper in einer einzigen Therapie. Die Hoffnung ist, dass sich dadurch ein verbesserter Therapieerfolg für die Patient*innen einstellt und Behandlungen vereinfacht werden können.

Nanobody®-Moleküle
Belgische Biologen erforschten das Immunsystem von Dromedaren aus Westafrika und publizierten 1993 eine erstaunliche Entdeckung: Die Antikörper dieser Tiere sahen gänzlich anders aus als diejenigen „normaler“ Säugetiere. Sie waren deutlich kleiner und ihnen fehlten Teile der für den Antikörper „Ypsilon“ typischen beiden „Arme“. Diese Entdeckung führte zur Entwicklung einer neuen Art von Wirkstoffen durch das Biotech-Unternehmen Ablynx, das heute zu Sanofi gehört. Diese neue NANOBODY®-Technologie* ermöglicht es der Forschung, neue Therapeutika für ein breites Spektrum von Krankheiten zu entwickeln.
Mit etwa einem Zehntel der Größe eines herkömmlichen Antikörpers besitzen Nanobody®-Moleküle eine vergleichbare Fähigkeit wie herkömmliche Antikörper, spezifische Zielstrukturen zu binden, können jedoch wie Perlen auf einer Schnur in einem Baukastenprinzip miteinander kombiniert werden. Ihre geringe Größe und Kombinierbarkeit ermöglichen es Forschern, neuartige biologische Arzneimittel zur Behandlung komplexer Krankheiten zu entwickeln, bei denen mehrere Signalwege und Mechanismen eine Rolle spielen. Diese Flexibilität stellt eine bahnbrechende Weiterentwicklung gegenüber den Anfängen der antikörperbasierten Therapien dar und birgt viel Potenzial zur Behandlung entzündlicher Erkrankungen, Krebserkrankungen sowie seltener Erkrankungen. Ein Nanobody®-Molekül wurde bereits zugelassen, etliche weitere werden in klinischen Studien auf ihre Wirksamkeit getestet.
Zusammen mit Patient*innen optimieren wir die Bereitstellung von Biologika
Biologika sind enorm wirksame Moleküle, die es uns heute ermöglichen, Krankheiten zu behandeln, die wir bisher nicht oder nur schwer therapieren konnten. Doch ihre Größe - 200 bis 1.000 mal größer als chemische Moleküle - bedeutet, dass sie nicht als Tablette oral verabreicht werden können und chronisch erkrankte Menschen sich regelmäßig spritzen müssen. Bei Sanofi arbeitet das Device Development Team eng mit den Betroffenen zusammen, um ihren Input zur Gestaltung des optimalen Injektionsgeräts (Pen) zu erhalten. Um die Behandlung darüber hinaus weiter zu optimieren werden Apps entwickelt, die die Patient*innen per Handy informieren und in der Handhabung ihrer Medikamente unterstützen.

Woran forschen wir bei Sanofi in Deutschland?
Unsere Mitarbeitenden schaffen beste Bedingungen für biomedizinische Innovationen, um Krankheiten vorzubeugen, sie zu behandeln und zu heilen. Wer steckt hinter den Projekten und gestaltet die zukünftigen Gesundheitslösungen für unsere Patient*innen mit? Lernen Sie die unsere Forschung & Entwicklung besser kennen.
* NANOBODY is a registered trademark of Ablynx N.V.